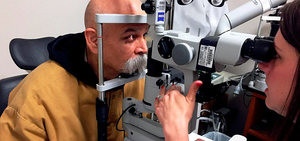
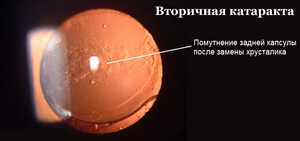
 Удаление катаракты считается простой и является быстрой операцией, которая проводится в амбулаторных условиях. Но и после такой сравнительно безопасной процедуры могут возникнуть осложнения. К одному из них относится помутнение задней капсулы хрусталика или вторичная катаракта.
Удаление катаракты считается простой и является быстрой операцией, которая проводится в амбулаторных условиях. Но и после такой сравнительно безопасной процедуры могут возникнуть осложнения. К одному из них относится помутнение задней капсулы хрусталика или вторичная катаракта.
Причины развития
Замена хрусталика глаза практически всегда дает положительные результаты. При выполнении всех рекомендаций врача в реабилитационный период у пациентов быстро восстанавливается зрение. В редких случаях задняя сторона капсулы может начать мутнеть, в результате чего начнет снижаться зрение. Вызвано это может быть несколькими причинами:
- Нарушение техники замены хрусталика при первичной катаракте.
- Вредные привычки – алкоголь, курение.
- Облучение.
- Частое и долгое пребывание на солнце без защитных очков.
- Авитаминоз.
- Нарушение обмена веществ.
- Глазные патологии в виде глаукомы, дальнозоркости, близорукости и другие.
- Химические или механические травмы глаз.
- Возрастная или старческая вторичная катаракта может развиваться у людей в возрасте после 55 лет.
- Шансы появления заболевания возрастают в случае, если один из родственников страдал от катаракты.
Даже лечение на самом новейшем оборудовании не дает стопроцентную гарантию, что после замены хрусталика не возникнут осложнения. Наиболее распространенным является вторичная катаракта, которая развивается у 20—30% пациентов.
Вторичная катаракта – симптомы
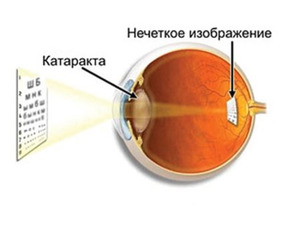
Свое название заболевание получило по причине того, что его симптоматика схожа с симптомами первичной катаракты. Зрение может начать ухудшаться через несколько месяцев или даже лет после замены хрусталика. К основным признакам патологии относятся:
 Нарастающее чувство «тумана», «дымки» или ощущение «целлофанового пакета» на прооперированном глазу.
Нарастающее чувство «тумана», «дымки» или ощущение «целлофанового пакета» на прооперированном глазу.- Нечеткость изображения и прогрессирующее снижение зрения после послеоперационного восстановления.
- Невозможность скорректировать снижение и помутнение зрения контактными линзами или очками.
- Вызывающие зрительный дискомфорт белые или черные течки в поле зрения.
- Редко может появляться искажение изображения или постоянное двоение в глазах.
При появлении таких симптомом необходимо сходить на осмотр к врачу. Иначе острота зрения будет постепенно снижаться, увеличится зрительный дискомфорт. Развиваться патология может как стремительно, так и медленно. Все зависит от возраста больного и процесса, который проходит в тканях зрительной системы.
Диагностика
Прежде чем предложить лечение вторичной катаракты, офтальмолог изучает историю болезни и проводит расширенное обследование пациента. Диагностический осмотр включает в себя:
- Измерение внутриглазного давления.
- Оценка остроты зрения.
- Обследование глазного дна. Проблемы в молекулярной области и отслойка сетчатки могут снизить эффект дисцизии.
- Биомикроскопия глаза. Определение типа и протяженности помутнения выполняются специальной щелевой лампой. Здесь же исключается воспалительный процесс и отек передней части глазного яблока.
- Оптическая конгерентная томография или флуоресцентная ангиография проводится при подозрении на наличие отека макулы. Такое осложнение встречается у 30% больных, которые перенесли операцию по удалению катаракты.
Такое диагностирование позволяет поставить точный диагноз и выявить осложнения, при которых операция невозможна.
Методы лечения
 Повторное хирургическое вмешательство является единственным методом лечения вторичной катаракты. Проводится капсулотомия хирургическим путем или с помощью лазера (дисцизия). Обе операции предлагаются многими клиниками и проводятся в лабораторных условиях.
Повторное хирургическое вмешательство является единственным методом лечения вторичной катаракты. Проводится капсулотомия хирургическим путем или с помощью лазера (дисцизия). Обе операции предлагаются многими клиниками и проводятся в лабораторных условиях.
Выбирает метод лечения врач на основании результатов обследования. При прямом хирургическом удалении иссекается задняя капсула хрусталика и устанавливается искусственная линза. Лечение лазером менее травматично, то применяется только на ранних стадиях вторичной катаракты.
Лазерная дисцизия
Процедура выполняется амбулаторно под местной анестезией. Во время лазерной капсулотомии помутневшая задняя капсула удаляется буквально за несколько минут. Уже через несколько часов после операции у пациента восстанавливается зрение.
В процессе дисцизии лазерный луч очищает капсулу хрусталика от эпителиальных разрастаний, благодаря чему капсула становится прозрачной и пациенту возвращается зрение.
Противопоказаниями к поведению лазерной капсулотомии являются следующие состояния:
- витрео-макулярные тракции, разрывы сетчатки и другие патологии макулы и сетчатки;
- кистозный отек макулярной области;
- воспаления глазного яблока;
- отек роговицы;
- рубцовое изменение и помутнение роговицы.
За час или полчаса до операции пациенту в глаз закапываются расширяющие зрачок и анестезирующие капли. Больной удобно располагается в кресле и ему правильно фиксируют голову.
При лечении вторичной катаракты от лазера могут идти вспышки света и раздаваться «щелчки». Бояться этого не нужно. Во время лазерной дисцизии для лучшего видения капсулы хрусталика врач может использовать специальную контактную линзу.
После лазерной капсулотомии в прооперированный глаз закапываются противовоспалительные и антибактериальные капли.
К преимуществу лазерного лечения относится то, что уже через несколько часов больной может идти домой. Осложнений после такого вида операции практически не бывает. Но назначается лечение вторичной катаракты лазером не более чем через полгода после первой операции.
Несмотря на то что лазерная дисцезия имеет много явных преимуществ, есть у нее недостатки. К ним относятся жалобы пациента на черные точки перед глазами, что чаще всего говорит о повреждении искусственного хрусталика лазером.
Хирургическое лечение вторичной катаракты
 Микрохирургический метод или факоэмульсификация проводится с помощью ультразвука. Сегодня это самый популярный вид лечения вторичной катаракты во всем мире.
Микрохирургический метод или факоэмульсификация проводится с помощью ультразвука. Сегодня это самый популярный вид лечения вторичной катаракты во всем мире.
Во время процедуры делается небольшой разрез, который не превышает 2,5 мм. Через него вводится наконечник аппарата, с помощью которого ультразвуком разрушается и одновременно отсасывается поврежденное ядро хрусталика. На место удаленного хрусталика ставится искусственная линза.
После такой операции минимальный восстановительный период и практически не бывает осложнений. К преимуществам факоэмульсификации относится:
- Максимальный положительный эффект. Правильно подобранный имплант и качественно проведенная процедура позволяют вернуть хорошее зрение.
- Быстрое восстановление зрения. Уже через несколько часов после факоэмульсификации к пациенту может вернуться зрение.
- Короткий послеоперационный период. Всего неделю понадобится для восстановления, после чего можно начинать обычный образ жизни.
- Отсутствие швов. Во время операции делается минимальный разрез, который не требует наложения швов.
- Отсутствие боли. Проводится хирургическое лечение под местной анестезией.
- Возможность проводить в амбулаторных условиях. На проведение процедуры необходимо не более получаса, что позволяет проводить ее в лаборатории клиники.
Факоэмульсификация практически не имеет противопоказаний. Операцию можно проводить при старческой катаракте пожилым людям и при врожденной патологии детям.
Цены на лечение вторичной катаракты
 Стоимость операции зависит от метода ее проведения. Лазерная дисцизия в среднем стоит от 8000 до 11000 рублей. Цена на механическую капсулотомию – от 6000 до 8000 рублей. Факоэмульсификация с имплантацией искусственного хрусталика стоит от 26000 рублей.
Стоимость операции зависит от метода ее проведения. Лазерная дисцизия в среднем стоит от 8000 до 11000 рублей. Цена на механическую капсулотомию – от 6000 до 8000 рублей. Факоэмульсификация с имплантацией искусственного хрусталика стоит от 26000 рублей.
К цене самой операции следует прибавить стоимость обследования, которая может составлять от 2000 до 5000 рублей.
В большинстве случаев дисцизия и факоэмульсификация вторичной катаракты имеет хорошие результаты и протекает без осложнений. Опасаться ни одной из этих процедур не следует. Они абсолютно безболезненны и способны вернуть зрение и улучшить качество жизни.